To prawda, że w czasie epidemii COVID-19 znacznie spadła liczba wykonywanych w Polsce badań, w tym badań stężenia cholesterolu? Może te badania nie są tak potrzebne?
Są niezbędne, jednak to oczywiste, że trudno wykonać lipidogram przez telefon. Skoro teleporada zastąpiła wiele wizyt lekarskich, nie zgłaszamy się też na pobranie krwi. Szczególnie niepokoi nas 40-50 proc. spadek wizyt do roku związanych z nowo wykrytą hipercholesterolemią lub nadciśnieniem tętniczym. O ile teleporada dobrze sprawdza się przy kontynuacji leczenia, powoduje jednak realny spadek nowo wykrytych pacjentów.
Czytaj też:
Walka o „łóżko” szpitalne. Tych danych ministerstwo nie ujawnia
Czy zdarzają się pacjenci po zawale serca, którzy nie wiedzieli, że mają za wysoki cholesterol?
Niestety: większość.
Większość osób, które przeszły zawał, nie wiedziały, że mają za wysoki cholesterol? Nie robili wcześniej badań? Nikt im tego nie zaproponował?
Osoba doznająca zawału serca nie wie z reguły, jaki ma cholesterol, zdarza się także, że osoby po przebytym kiedyś zawale zupełnie nie wiedzą, jaki mają cholesterol. Świadomość trzech pozostałych kluczowych czynników ryzyka (nadciśnienie tętnicze, cukrzyca, palenie papierosów) jest o wiele większe, niż zbyt wysokie stężenie cholesterolu (hipercholesterolemia). Być może wynika to również z faktu, że dla każdego indywidualnie trzeba ustalić górną granicę stężenia tzw. złego cholesterolu (LDL-cholesterolu), stąd też trudno zapamiętać, ile ona wynosi. Norma zmieniała się zresztą kilkukrotnie w ostatnich dziesięcioleciach. Nawet, jeżeli pacjent miał kiedyś oznaczany cholesterol, to z reguły na pytanie o jego stężenie w przeszłości, odpowiada sakramentalnym: „Nie pamiętam, ale był w normie”.
Co pan myśli gdy ma przed sobą pacjenta, który ma bardzo wysokie stężenie LDL-cholesterolu we krwi? Jak wyglądają jego tętnice?
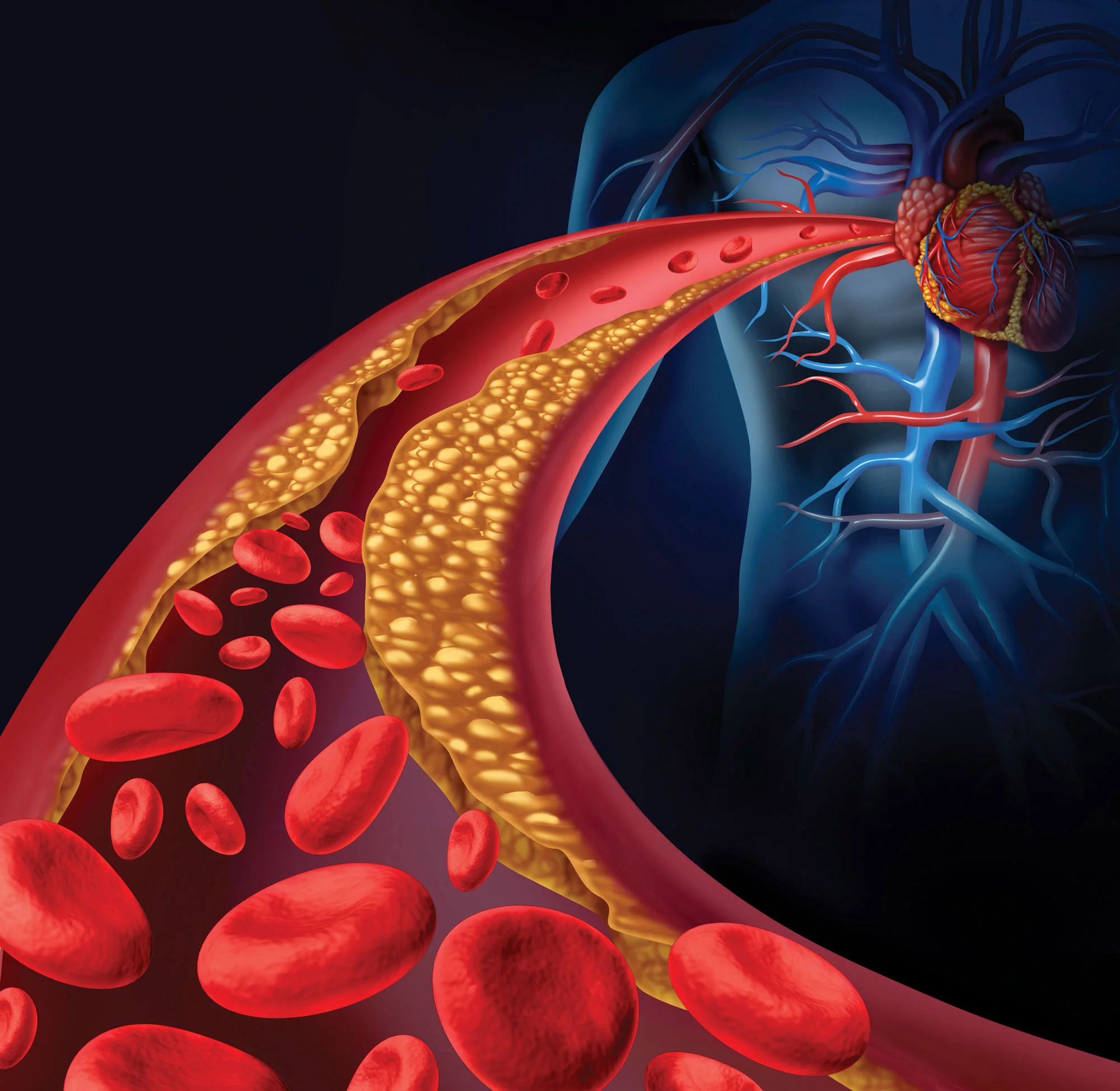
Nie trzeba wiele myśleć – wysokie stężenie cholesterolu to czynnik ryzyka zawału serca, udaru mózgu, przedwczesnego zgonu, amputacji, by-passów… powikłań jest bardzo wiele. Obciążenie ściany tętnic zbyt wysokim stężeniem krążącego we krwi cholesterolu można wyobrazić sobie jako iloczyn stężenia cholesterolu i czasu oddziaływania tego stężenia na ścianę naczynia. Gdy mam przed sobą pacjenta z bardzo wysokim stężeniem cholesterolu, to zwracam uwagę na jego wiek i zastanawiam się, jak długo może mieć tak wysoki LDL. Czas jest ważny, bowiem jeżeli pacjent chociaż przez 5-10 lat stosował statyny, to już zmniejszył sobie ten „ładunek cholesterolowy”, bo przez kilka lat miażdżyca rozwijała się wolniej. Każdy dzień na statynie (leku obniżającym produkcję cholesterolu w wątrobie) jest więc swoistym „podarunkiem dla tętnic”, a przede wszystkim dla serca i mózgu. Zmniejszając stężenia cholesterolu, zmniejszamy tempo starzenia się naczyń, ryzyko zawału serca i udaru mózgu.
Czytaj też:
Dokonują cudów w czasie epidemii. Pierwsza polska operacja serca za pomocą konsoli i joysticka
Wiele osób wcale nie je dużo tłustych rzeczy, a ma wysoki LDL. Inni jedzą tłusto, a cholesterol jest w normie. Skąd właściwie bierze się zbyt wysoki cholesterol? I dlaczego LDL-cholesterol jest taki zły?
Cholesterol ma pochodzenie zarówno egzogenne (dostarczany jest z pokarmem, zwłaszcza tym tłustym, pochodzenia zwierzęcego), jak i endogenne (produkowany jest w wątrobie, niezależnie od tego co jemy). Spośród wielu różnych frakcji cholesterolu, najbardziej niebezpieczny jest LDL. Po utlenowaniu przedostaje się do ściany naczyniowej naszych tętnic i zaczyna budować blaszki miażdżycowe.
Tętnice są „zatkane” cholesterolem?
Tak, światło tych naczyń staje się coraz węższe, utrudniony jest przepływ krwi. Rozległa miażdżyca doprowadza do choroby wieńcowej, zawałów serca, udarów mózgu. Co do normy LDL, to obowiązuje dzisiaj zasada „im niżej, tym lepiej”. Stąd też w badaniach laboratoryjnych nie podaje się już w ogóle dolnych granic stężeń LDL. Górne granice zależą od ryzyka sercowo-naczyniowego każdej osoby. Pacjenta staram się przyporządkować do grupy: niskiego, średniego, dużego, bardzo dużego i ekstremalnie dużego ryzyka sercowo-naczyniowego. Dla tych grup górna norma LDL, której nie powinno się przekroczyć, to obecnie odpowiednio: 115, 100, 70, 55, 35 mg/dl. Co do cholesterolu całkowitego – zapomnijmy o normach, nie ma on znaczenia, gdy znamy wartość stężenia LDL.
Skąd wiadomo, jaki wynik LDL jest prawidłowy? Wiele osób uważa, że normy są wciąż obniżane, po to, by więcej osób musiało przyjmować leki. A to zysk dla koncernów farmaceutycznych.
Tak, to popularny element wiedzy spiskowej. Obniżanie w ostatnich latach normy cholesterolu to efekt wyników badań przeprowadzanych na setkach tysięcy pacjentów. Każde z przeprowadzonych badań kończyło się wnioskiem, że należy mieć niższy cholesterol, niż poprzednio sądzono. Nadal nie udało się określić na tyle niskiego stężenia LDL, którego obniżenie już nie daje korzyści w postaci zmniejszenia liczby zawałów serca. Początkowo, gdy obniżaliśmy normy LDL, fascynowała nas możliwość spowolnienia starzenia się naczyń (przyrostu miażdżycy). Potem, gdy obniżaliśmy LDL jeszcze bardziej, osiągnęliśmy zatrzymanie procesów miażdżycy. Dzisiaj, przy obniżaniu LDL do wartości <30-40 mg/dl, mówi się o odwracaniu miażdżycy.
Miażdżycę można cofnąć?
Po raz pierwszy - dzięki obniżeniu LDL - obserwujemy cofanie się blaszek miażdżycowych u niektórych pacjentów.
Powiedzmy o zaleceniach: kiedy powinno się przyjmować leki i jakie? Kiedy statyny, kiedy trzeba do nich dodać inne leki?
Zalecenia są bardzo proste i bazują na celu leczenia. Przykład: pacjent tuż po zawale serca. Ma wysokie ryzyko powtórnego zawału, dlatego powinien mieć LDL <55 mg/dl. Zadanie matematyczne, które rozwiązuje każdy kardiolog projektując leczenie: jeżeli pacjent ma LDL 150 mg/dl, to czym go leczyć? Podpowiem, że rutynowo podane statyny w najwyższej dawce obniżają LDL o ok. 50 proc. Czyli u tego pacjenta statyna może spowodować obniżenie LDL do 75 mg/dl. To za mało, jednak gdy do statyny dodam taki swoisty „wzmacniacz” – dodatkowy lek zmniejszający wchłanianie cholesterolu z jelit (ezetimib) - LDL może obniżyć się o 60 proc., czyli ze 150 mg/dl do 60 mg/dl. To nadal jeszcze za mało, a przecież wielu pacjentów po zawale serca „startuje” z jeszcze wyższych stężeń LDL. Stąd też u tych pacjentów najwyższego ryzyka nieodzowny jest trzeci lek, z grupy tzw. inhibitorów PCSK9: zastrzyk podawany raz na dwa tygodnie albo raz na miesiąc.
Dopiero te trzy leki dają szansę na obniżenie LDL do optymalnego poziomu?
Tak, niestety. W Polsce tylko ok. 15 proc. pacjentów po zawale jest prawidłowo leczonych pod względem celu LDL: <55 mg/dl. Pozostali powinni mieć zapewniony dostęp do najnowocześniejszych leków hipolipemizujących – inhibitorów PCSK9. W ostatnio przeprowadzonym rejestrze europejskim DA VINCI mówi się wprost, że 4 na 5 Europejczyków z grupy bardzo dużego ryzyka sercowo-naczyniowego (czyli na przykład tych po zawale serca) wymagać będzie podawania inhibitorów PCSK9 oprócz statyn. Zwróćmy uwagę: 4 na 5 czyli 80 proc.
Wiele osób bardziej obawia się leków, np. statyn, niż lekko podwyższonego stężenia cholesterolu. Jakie mogą być działania niepożądane statyn?
Działanie niepożądane mogą wystąpić po każdym leku. W przypadku statyn są one tak rzadkie i tak mało istotne, że kilka krajów świata zdecydowało się już na sprzedaż statyn w aptekach bez recepty lekarskiej.
Statyny bez recepty? Nie po to, żeby więcej zarobiły firmy?
Trudno mi komentować kwestie obawy przed statynami, bo w tzw. „ruchach antystatynowych” są z reguły te same osoby, co w ruchach „antyszczepionkowych” czy dziś „antymaseczkowych”. Zapewniam: statyny to jedne z najlepiej przebadanych leków na świecie, statyny przedłużają życie, wysokie stężenie cholesterolu zabija, miażdżyca nie jest mitem, Ziemia nie jest płaska, reptilianie nie rządzą, szczepionki nie powodują autyzmu. Mógłbym tak dalej… Codziennie walczymy z kampanią niewiedzy, fake-newsów, „koronaściemy” czy „cholesterolościemy” - jak piszą niektórzy w mediach społecznościowych.
Czytaj też:
Nowa „moda” w epidemii. Kim są antymaseczkowcy?
Wróćmy jednak do skutków tych dyskusji. Czy widzi pan pacjentów po zawale serca, którzy nie stosowali statyn, choć mieli je zalecane?
Tak, z reguły przy ich drugim zawale serca, udarze mózgu czy operacji rewaskularyzacyjnej. Często były to „ofiary lektury” książki Jerzego Z. „Ukryte terapie. Czego ci lekarz nie powie”. Spiskowa teoria dziejów ma w tym względzie wiele ofiar.
Jak przekonałby Pan osobę, która obawia się przyjmowania statyn do ich przyjmowania?
Niestety, to częściej kwestia wiary, a nie przekonań i racjonalnej dyskusji. Nie podejmuję się toczyć debat teologicznych z wyznawcami Kościoła Latającego Potwora Spaghetti. Tak jak istnieją przywołani pastafarianie, tak być może muszą istnieć antystatynowcy, antyszczepionkowcy, antymaseczkowcy. To z jednej strony klęska nas – lekarzy, edukatorów, nauczycieli, ale z drugiej strony może syndrom czasów – nadmiaru informacji, nieumiejętności jej segregacji i hieracrhizacji, upadku autorytetów.
Czytaj też:
Ukryte terapie, ukryte zyski
Wspomniał Pan o nowej klasie leków, jaką są inhibitory PCSK9. Dlaczego mogą skuteczniej obniżyć LDL-cholesterol, którego nie udaje się obniżyć przy pomocy statyn?
Działają one w innym mechanizmie niż statyny – zwiększają liczbę receptorów wychwytujących zły cholesterol z krwi do wątroby, przyczyniają się do uwolnienia ściany naczyniowej od postępu miażdżycy. Działania niepożądane są bardzo rzadkie, występują rzadziej niż w przypadku statyn. Są stosowane w Polsce w chorobie genetycznej – hipercholesterolemii rodzinnej – w ramach programu lekowego. Niestety, kryteria przyjęte przez Ministerstwo Zdrowia kwalifikujące do bezpłatnego leczenia tym ultranowoczesnym lekiem są takie, że mało kogo udaje się włączyć do tego programu. W Polsce ok. 150 tys. osób prawdopodobnie ma hipercholesterolemię rodzinną, a do programu włączono trochę ponad 100 osób, czyli mniej niż 0,1 proc.! Europejskie Towarzystwo Kardiologiczne zaleca stosowanie tej grupy leków u wszystkich chorych bardzo dużego ryzyka sercowo-naczyniowego (m.in. stan po zawale serca, rewaskularyzacji wieńcowej, operacjach naczyniowych), u których nie udaje się statyną i ezetimibem dojść do stężeń LDL-cholesterolu poniżej 55 mg/dl.
Pamięta Pan pacjenta, któremu te nowe leki pomogły, a wcześniejsze leczenie było nieskuteczne?
Było ich wielu, często cała rodzina finansowała te nowoczesne leki, aby pacjent mógł sobie pozwolić na dwa zastrzyki w miesiącu. Po raz pierwszy zastosowałem jeden z tych leków w 2016 roku. Moim pacjentem był 45-latek z hipercholesterolemią rodzinną, który pomimo przyjmowania dwóch doustnych leków obniżających cholesterol miał LDL 164 mg/dl. Bardzo dobrze wykształcony człowiek, świadomy, że w rodzinie w młodym wieku zdarzały się zawały serca. Po pierwszym zastrzyku jego LDL spadł do 23 mg/dl, czyli o 85 proc. Teoretycznie wiedziałem, że leki te mogą być aż tak efektywne, ale… z wrażenia powiedziałem, że musimy powtórzyć badanie, bo to chyba błąd laboratoryjny! Dzisiaj już bym tego nie zrobił, bo wiem, jak te leki działają. W powtórnym badaniu wynik był jeszcze niższy: 22 mg/dl. Do takich wartości możemy obniżać LDL za pomocą tych nowych leków. Są one również dla osób, nietolerujących nawet najmniejszych dawek statyn, a potrzebujących takiego leczenia. To zupełnie nowa era walki z miażdżycą.
Czytaj też:
Medyczny Nobel w cieniu pandemii. „Leczenie tych chorych zostało sparaliżowane”
Archiwalne wydania tygodnika Wprost dostępne są w specjalnej ofercie WPROST PREMIUM oraz we wszystkich e-kioskach i w aplikacjach mobilnych App Store i Google Play.